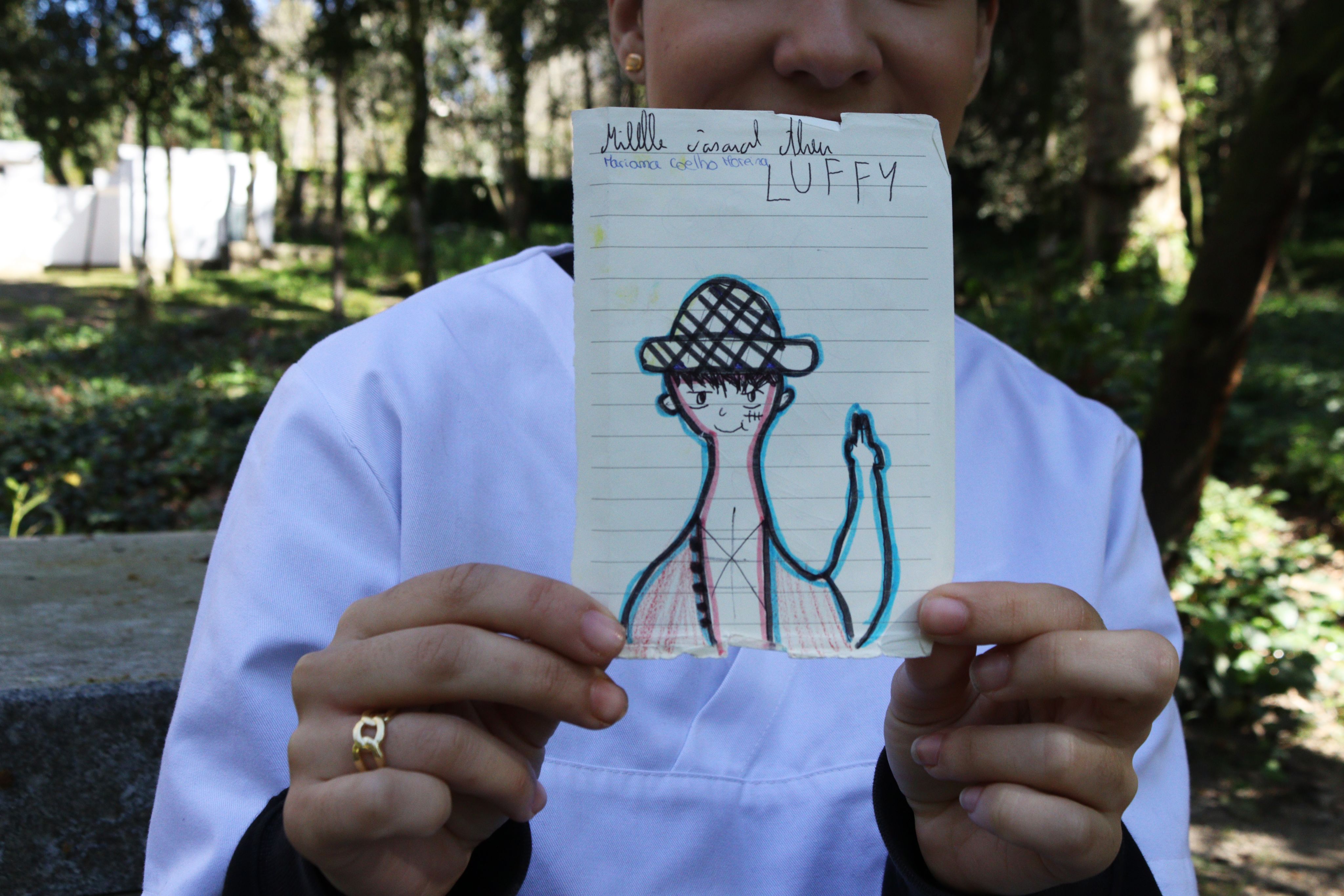Fardas que pesam
Saúde Mental dos profissionais de saúde: entre salvar vidas e salvar-se a si próprio
Uma reportagem de Catarina Gonçalves e Constança Costa

Jéssica, Tânia, Ana e Verónica vestem a bata branca todos os dias — por vocação, por compromisso, por empatia. Mas por trás dos sorrisos, turnos longos e olhos cansados, esconde-se uma realidade silenciosa.
Os dados demonstram que 80% dos profissionais de saúde sentem exaustão.

Os outros.
E nós?
O telefone toca - é Jéssica. Aflita, anda às voltas nos Jardins do Palácio de Cristal, o local escolhido por si. A respiração ofegante denuncia a pressa ou, talvez, a ansiedade mascarada. Ao longe, vê-se o Douro - pano de fundo preenchido com a água prateada onde bate o sol. Do outro lado, a jovem profissional acena na nossa direção.
Decidiu ser médica ainda antes de saber o que isso significava. Quando entrou na faculdade, foi forçada a abrir os olhos que sempre quis manter fechados. Desmascarou uma realidade que tinha sido pintada a cor de rosa. De repente, foi atirada aos leões - como quem diz, aos estágios clínicos. Viu-se perante a dor e o sofrimento e teve de saber agir, sem nenhum apontamento sobre tal.
Não lhe tinham dado ferramentas para enfrentar tudo o que a sua profissão implica: “não se falava sobre lidar com a parte emocional”. Teria de descobrir por si. Tentativa, erro. “Era como se já fosse esperado que nós soubéssemos, naturalmente”, explica, com o olhar distante. Não havia manual de instruções, nem sequer uma pista que indicasse o que fazer.
A época de exames era a pior. “Tinha dores de cabeça todos os dias. Eu sentia-me quase um zombie, de um lado para o outro”, conta. O cansaço acumulava-se e a cabeça teimava em não descansar. Obrigava-se a dormir, mas sem grandes efeitos. Como consequência a produtividade baixava, a capacidade de raciocínio enfraquecia e quando dava por si estava presa num ciclo sem fim, onde a pressão dos estudos e a exaustão eram os personagens principais. “A minha sorte é que, a seguir, tínhamos vários dias de descanso e conseguíamos repor as energias”, remata, aparentemente aliviada, como se o sentimento ainda estivesse presente.
O fim desse período de esgotamento chegou com o último ano do curso. A prova de acesso à especialidade ditava o término de tudo aquilo, pelo menos, achava ela. “Eu chorava todos os dias com o stress”, profere, referindo-se às semanas anteriores à tão temida avaliação. Nunca foi diagnosticada com burnout, mas admite que, se “ali não tivesse o diagnóstico, estaria quase”.
Jéssica Ferreira, Interna de Medicina Geral e Familiar
Jéssica Ferreira, Interna de Medicina Geral e Familiar
Douro - pano de fundo, preenchido com a água prateada onde bate o sol
Douro - pano de fundo, preenchido com a água prateada onde bate o sol
Jardins do Palácio de Cristal
Jardins do Palácio de Cristal
Chorou muito, mas nunca pensou em desistir. As lágrimas eram o indício de que o percurso podia ter sido diferente, se houvesse um acompanhamento com “mais profissionais e mais psicólogos a trabalhar com os estudantes da área da saúde”. Faltavam aulas que dessem palco às emoções, que ajudassem a gerir a “frustração de ver histórias difíceis”, que ensinassem a conviver de forma menos dolorosa com a falha e a impotência inerentes à profissão.
Quando entrou no mercado de trabalho, as dificuldades agigantaram-se e tornaram pesado o exercício das suas funções. “O sistema dificulta-nos o exercer”, argumenta. “Percebi que não ia conseguir praticar uma medicina em que eu acreditava com as ferramentas que o Serviço Nacional de Saúde (SNS) dá.” Tinha duas opções. Desistir ou “mudar a forma de atuação”. Acabou por se agarrar com unhas e dentes à segunda alternativa. Tinha um sonho e carregava a vontade de o ver concretizar-se. “Gostava muito do cuidar”, acrescenta. O início da profissão foi, de facto, difícil. A responsabilidade era muita, para a pouca preparação que julgava ter.
“Eu sou médica, mas é ainda um misto de fazer trabalhos e exames para terminar a especialidade”, diz a Interna de Medicina Geral e Familiar. Os dias nunca são iguais. Ora está a dar consultas no centro de saúde, ora, volta e meia, faz estágios hospitalares. “O meu horário está sempre a mudar.” São 40 horas semanais que tem de prestar, entre: turnos noturnos, fins de semana preenchidos, volume de trabalho “exigente”. E a dor.
“Muitas vezes vou para casa a pensar em histórias de vida. Vou dormir e acordo porque estava a sonhar com alguma coisa que se passou no consultório.” Jéssica carrega sempre consigo as dúvidas e a certeza de que poderia fazer melhor. Escrutina tudo o que fez, o que disse ou não disse. Constantemente.



Ilustração de @um.tom.de.rafa
Ilustração de @um.tom.de.rafa
O escritório de Jéssica recebe muita gente que, inevitavelmente, passa a fazer parte da sua vida. Tem-nas muito presentes na memória. Mais do que simples utentes são portadores de vivências marcantes - desde casos de “violência doméstica” a episódios de "violação que terminaram com gravidezes na adolescência”, elenca.
“No meu primeiro ano de trabalho, lembro-me de um doente dizer que tinha escolhido bem a profissão e esses são os comentários que aquecem sempre o coração”, profere, soltando um sorriso. Mesmo com provas da sua competência, a incerteza perdura.
No meio da correria que é a vida de médica, a saúde mental vai ao sabor do vento. “Há meses que é mais fácil conciliar vida pessoal com vida profissional. Portanto, consigo ter tempo para mim, para fazer desporto e aí gerir melhor a minha saúde mental”, afirma. No entanto, nem sempre é assim. Quando a intensidade e a complexidade dos dias aumentam, fica “mais difícil ”. A ansiedade começa a dar sinais de querer aparecer, a energia esgota-se facilmente e as emoções estão à flor da pele. É aí que Jéssica se obriga a “abrandar”. Não deixa que os sintomas se “prolonguem no tempo”.
Tem aprendido a ler-se a si mesma. Sabe do que o corpo precisa. “Tento sempre ter momentos de exercício físico, de lazer, de algo que gosto de fazer”, enumera a jovem profissional. Durante a semana força-se a parar nem que seja um dia - "para fazer nada”. É nesse curto intervalo que vai dando prioridade à sua vida social. “Há alturas do ano em que me foco mais no trabalho porque há mais exigência desse lado e, depois, acaba por haver outras em que me foco mais na parte da família”, reforça.
Foi-se apercebendo dos erros que cometia. Negligenciava as horas de descanso para tentar, forçosamente, fazer tudo o que a profissão exigia. Agora é diferente. As prioridades alteraram-se e alcançar um “sono reparador” tornou-se um objetivo. “Eu tenho uma rotina, antes de ir para a cama, para tentar que isso aconteça”, explica. Reduz as luzes, lê e desliga os ecrãs numa tentativa metódica de aproveitar o seu tão merecido repouso.
O "Relatório Organizações de Saúde do Serviço Nacional de Saúde 2021-2024", realizado pelo Laboratório Português de Ambientes de Trabalhos Saudáveis (LABPATS), investigou mais de 2.100 profissionais da área da saúde, incluindo: enfermeiros, médicos, farmacêuticos, psicólogos, técnicos superiores, entre outros. No estudo, verificou-se que a maioria dos profissionais considera os seus níveis de stress e sono "maus".
“Não”. Uma monossílaba. Jéssica teve de aprender a integrá-la no seu dicionário. Até então, desconhecia o seu significado e tinha dificuldade em empregá-la. “Eu não tinha tanta capacidade de dizer que 'não' e focar-me na minha saúde mental”, diz. Médica há quatro anos, conhece agora o poder dessa tão simples palavra. Sabe, com exatidão, o momento em que tem de parar e obedecer com maestria aos desejos do corpo.
Reconhece o peso que irá sempre carregar ao longo da sua profissão. Há muitos que se deixam “anestesiar”. “Como sofrem ou aquilo dói de alguma forma (…) criam quase uma barreira, neste caso, entre o médico e o doente, para que não se deixem abalar tanto”, explica. Abstraem-se da dor. Bloqueiam os sentimentos. O que não é “necessariamente bom”. “Nós, enquanto profissionais de saúde somos os que menos olhamos para a nossa saúde, tanto física como mental”, expressa, enquanto ri da ironia.
O foco são os outros, o bem-estar dos outros. Os outros e nunca eles. “Acabamos por colocar muito de parte o nosso tempo em família, o nosso tempo para nós, em prol do outro.” Tudo porque há uma cultura muito enraizada da romantização do cansaço e do excesso de trabalho. A verdade é que as crenças continuam a existir – “quanto mais horas trabalhas, melhor profissional és”, continua a médica de 27 anos. É preciso fazer “muitas horas extras”, “trabalhar muito”, “estudar muito”, mesmo que isso implique menos tempo de qualidade fora das quatro paredes do hospital.
"Nós, enquanto profissionais de saúde, somos os que menos olhamos para a nossa saúde, tanto física como mental."
Trabalha das oito às oito, com alterações quando os estágios hospitalares na sua especialização assim o obrigam. O ritmo é exaustivo. “Se eu antes pensava que ia dedicar muito mais da minha vida à profissão e que ia ser 100% centro de saúde e 100% Serviço Nacional de Saúde, hoje em dia penso que, se calhar, é melhor pensar noutras opções.” As condições oferecidas não agradam. “Não me revejo na quantidade de exigências que existem e no que temos em troca, em relação à minha perspetiva de vida.” A forma de olhar para a medicina mudou, mas a paixão permanece e é o motor que permite continuar.
Nem dentro da sua comunidade encontra o apoio que tanto precisa. As conversas são muito superficiais. Fala-se, apenas, do cansaço, de alguns casos que “mexem” com o emocional. O mesmo pode dizer em relação aos seus superiores. Não se sente ouvida. Há somente um único foco - “a produtividade do trabalho”. “Não vejo que as direções dos hospitais estejam muito interessadas nessa parte da saúde mental”, lamenta.
As necessidades de mudança são latentes. Há que atuar em várias vertentes: na falta de profissionais e na “flexibilidade de contratos”, permitindo uma coordenação entre a vida pessoal e a profissional.
Jéssica trouxe para si parte dessa sede de mudança e, em 2023, criou o projeto Médicos também sentem. Não lhe tem dado o tempo e atenção que deseja, devido ao ritmo do quotidiano, mas não o abandonou.
Não é só em ambiente hospitalar que Jéssica ajuda quem precisa. No seu Instagram, deixa dicas para profissionais e estudantes que se possam rever nas suas dificuldades enquanto médica.
Tubos de colheita de sangue
Tubos de colheita de sangue
Garrote
Garrote
Utensílios médicos
Utensílios médicos
Farda branca
Farda branca
Estetoscópio
Estetoscópio
Utensílio médico
Utensílio médico
Brinquedos lúdicos
Brinquedos lúdicos
Tubos de colheita de sangue
Tubos de colheita de sangue
Consultório médico
Consultório médico
Tânia Lima recebeu-nos na sua clínica em Guimarães, Elegance. É lá que, a especialista em Medicina do Estilo de Vida, dá consultas e ajuda a “ganhar anos de vida com saúde”. Sentada à secretária, volvidos oito anos, com uma filha e a vida encaminhada, relembra os tempos em que estudava.
O percurso começou fora de Portugal, em Barcelona. Apesar de culturas e espaços geográficos distintos de Jéssica, não existiram grandes diferenças na formação. “A ética e comunicação”, como descreve, foram deixadas de parte. Se sentisse a necessidade de abordar essas matérias, teria de o fazer por si. Tornar-se autodidata. A profissional confessa o desejo de ver esses assuntos integrados no plano escolar. “Saber comunicar é essencial para cuidarmos da nossa saúde mental e para a interação com o outro”, declara.
Na universidade, o cansaço era mascarado com cafés e redbulls. Não havia abertura para dizer que se estava mal psicologicamente. Sofria, em silêncio. Não houve um único ano do curso em que Tânia não pensasse em desistir. Um único. No sexto ano, estagiou no Hospital Santa Maria, em Lisboa, e teve contacto com uma realidade com a qual não estava pronta para encarar.
“Eu verdadeiramente gosto de ser médica”, anuncia com um sorriso de orelha a orelha. Era este o mote e foi nele que encontrou a confiança para prosseguir. Sabia que o seu rumo ia ser diferente dentro da medicina, desconhecia, ainda, em que moldes isso aconteceria.
Em 2017, ingressou no mercado de trabalho, para fazer cumprir o seu sonho. Desde então, trabalhou tanto no público, como no privado. Duas experiências distintas. Duas experiências que resultaram numa subida constante dos níveis de ansiedade e de burnout.
“Tive sempre um bocadinho de medo de falar”, constata Tânia. Acatava, silenciosamente, o que lhe era pedido. Não podia ser sempre assim. “Temos de revolucionar um bocadinho o sistema e, às vezes, quando não o conseguimos, saímos dele”, refere agora, com o pensamento mais maduro. O tempo fê-la aperceber-se da submissão às regras, da diminuição. Na altura, era apenas uma jovem subjugada às normas.
No seguimento do Relatório da “Organizações de Saúde do Serviço Nacional de Saúde 2021-2024”, Tânia Gaspar, coordenadora do projeto, revelou ao Diário de Notícias que “as PPP (Parcerias Público Privadas) tinham o melhor de dois mundos porque não necessitavam de arranjar clientes, (...) os clientes eram fixos, mas realmente o modelo de garantia da qualidade era muito mais robusto, eficaz e dava outras condições".
Ouça este áudio enquanto lê o parágrafo seguinte
Para Tânia Lima, a vivência no público não foi feliz. Os equipamentos lentos atrasavam toda a burocracia e “uma coisa que era suposto demorar um minuto, demorava 20 a ser feita”. A relação com os colegas também não era a melhor, pois "havia muito atrito entre as diferentes especialidades”. Não era um clima onde gostava de se ver inserida. “Há uma hierarquia muito acentuada”, acrescenta. Ambicionava um espaço de entreajuda, de respeito mútuo e não foi isso que encontrou.
A saúde mental ressentiu-se, sem grande surpresa, dado o cansaço e o excesso de trabalho. “Tens de ser forte.” “Isso é normal.” “Tu não gostas é de trabalhar.” Ia ouvindo dos outros. Chegava a duvidar de si própria. Se calhar estava mesmo a ser fraca.
“Tive experiências menos positivas nos hospitais onde trabalhei e vi coisas que não queria ter visto”, desabafa Tânia. Sozinha, teve de lidar com situações que não eram da sua competência. Assistiu a momentos com os quais não podia compactuar. Foi a gota de água. A sua vida deu uma volta de 180º. Esperava-a um novo começo, uma nova oportunidade para encontrar condições que, realmente, lhe enchessem as medidas.
A Alemanha foi o destino eleito. “Aí eu notei diferenças exorbitantes. Foi inacreditável”, enunciou com um brilho nos olhos. Sentia-se ouvida e, finalmente, realizada. “Dependendo da fase da vida em que tu estavas, podia-se discutir o contrato e acho que isso facilita muito a parte da saúde mental.” A flexibilidade era maior e havia uma adaptação aos mais variados estilos de vida. Foram essas componentes tão humanas que conquistaram Tânia.
Não esconde a vontade de ver implementado em Portugal muitas coisas que viu na Alemanha. O que viveu foi diferente e reforçou a vontade de exercer uma medicina de qualidade. As direções dos hospitais, davam um passo em frente, responsabilizavam-se, envolviam-se com os trabalhadores. “Nós estávamos a fazer um turno e, no final, vinha o diretor do hospital e perguntava-nos 'como é que correu?'”.
Motivos de força maior fizeram-na regressar a Portugal e, a pouco e pouco, está a tentar fazer as pazes com o Serviço Nacional de Saúde. Esse processo de cura estendeu-se a outros meios. A procura por ajuda psicológica tornou-se essencial. “Eu acho que a minha psicóloga é a melhor pessoa do mundo”, refere, soltando uma gargalhada. Durante as sessões aprende a comunicar. Supre uma necessidade que não viu ser cumprida durante o curso. “Eu acho que é muito importante toda a gente ter acesso a um psicólogo em quem possa confiar.”
Com a psicologia aprendeu a colocar-se em primeiro lugar, a contrariar a tendência que a farda branca e o estetoscópio lhe impõem. Para os médicos, os doentes estão sempre primeiro. Tânia aprendeu que não tem de ser assim. “É como nos aviões, se não colocamos a máscara a nós primeiro, não podemos ajudar os outros”, argumenta.
Tânia Lima, especialista em Medicina do Estilo de Vida
Tânia Lima, especialista em Medicina do Estilo de Vida
Estetoscópio que Tânia usa diariamente
Estetoscópio que Tânia usa diariamente
Tânia Lima: "Lavar as mãos entre pacientes é muito importante"
Tânia Lima: "Lavar as mãos entre pacientes é muito importante"
“Pondero sempre muito bem se quero voltar a entrar no SNS”, admite. Havia outra solução, uma que permitia o exercício da profissão como queria. Num ato de coragem, abriu um negócio próprio.
“É como nos aviões, se não colocamos a máscara a nós primeiro, não podemos ajudar os outros.”
Leva o que sofreu como ensinamentos, sem guardar rancor. "Eu ainda acredito no SNS”, remata.
Ana Marques, enfermeira no Lar Beneficente de S.Jorge
Ana Marques, enfermeira no Lar Beneficente de S.Jorge
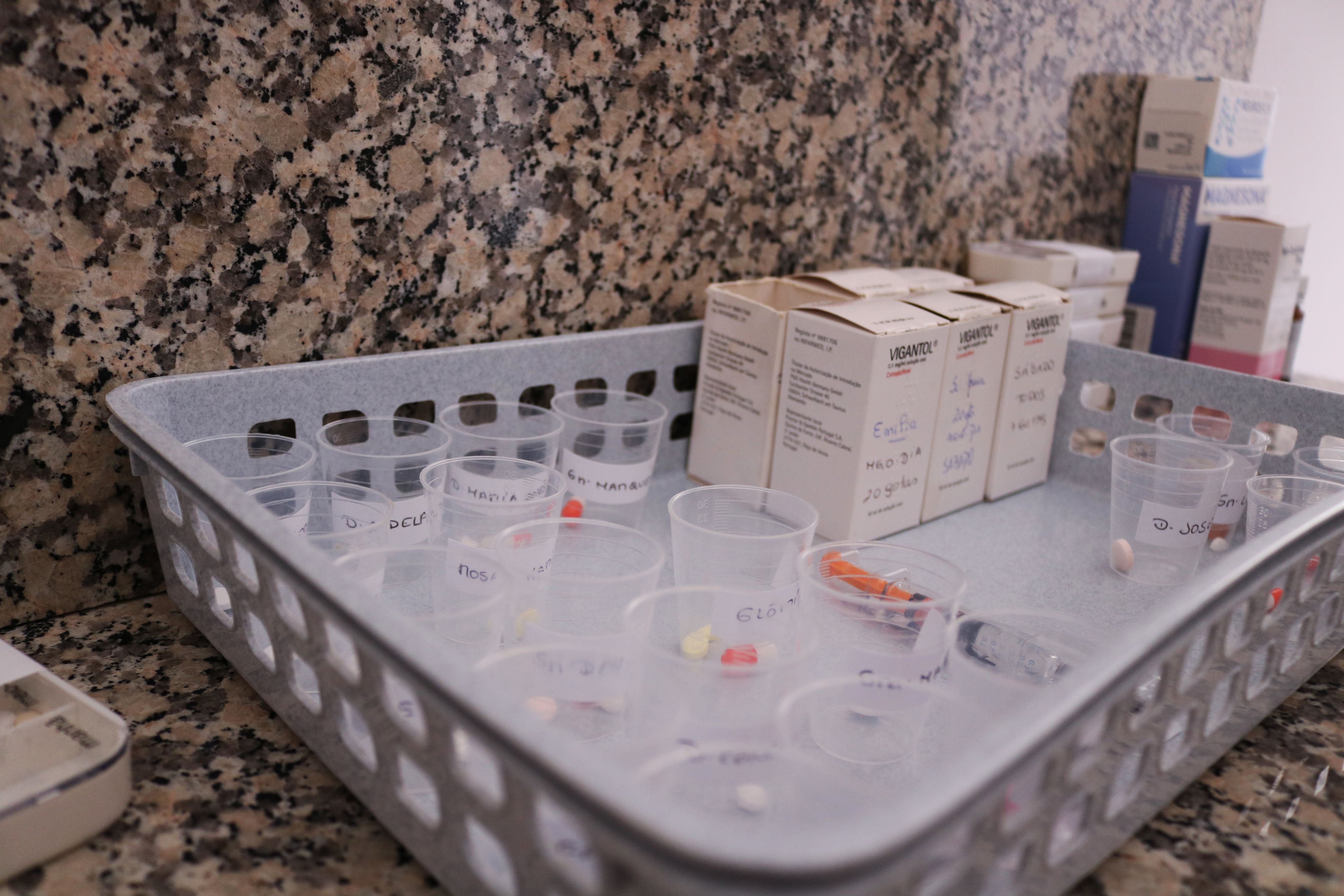
Copinhos etiquetados com os comprimidos de cada utente
Copinhos etiquetados com os comprimidos de cada utente
Ana Marques: "A prioridade são os utentes"
Ana Marques: "A prioridade são os utentes"
Ana Marques é enfermeira no Lar Beneficente de S.Jorge. Acolhe-nos numa sala repleta de medicamentos, pastas e utensílios úteis à profissão. A organização é notória. Uma pasta verde para a Dona Olívia, para a D. Maria já é azul, laranja para o Sr. Marques. Nuns copinhos constam comprimidos cuidadosamente distribuídos, prontos a ser entregues a cada utente. Nada pode falhar. Se se fizer um esforço, é possível ouvir o terço a ser rezado, num coro monocórdico.
“Não falam daquilo que nós passamos, das sequelas que ficam”, diz Ana, recordando os anos universitários. Lembra, com uma certa angústia, o estágio de saúde mental que fez em Braga. Nunca se vai esquecer. “Eram mulheres que tinham uma vida normal e houve ali um episódio que fez com que se perdessem completamente”, denota, com o olhar enternecido. Foi triste. "A saúde mental é a doença do século e não é à toa que se diz isso”, completa.
Enfermeira há 13 anos, escolheu a profissão por vocação. “Sempre disse que ia ser enfermeira e ia ter três filhos.” Os dois desejos acabaram por se realizar.
No lar acompanha os utentes de forma contínua. É diferente do que se vê nos hospitais públicos. Consegue acompanhar a evolução, perceber as melhorias. Os filhos apercebem-se da paixão e do amor que tem pelo que faz. “Mãe, vais ajudar os velhinhos?”, perguntam-lhe vezes sem conta.
Os dias nunca são iguais. Existe uma rotina que tenta seguir, mas se alguma coisa acontecer, altera-se tudo. Entubar, desinfetar, algaliar, dar comprimidos, medir as tensões - sempre que necessário. O trabalho de Ana abrange tanto as técnicas mais complexas, como as mais triviais. “Às vezes, ouvir ajuda muito mais que um comprimido”, sublinha. É uma terapia das mais eficazes e das mais fáceis de aplicar.
A história de Ana no lar não começou da melhor forma. Recebeu um convite e acabou por aceitar. Na altura, a instituição era gerida por famílias que tinham controlo total sobre o que se passava. Atos que eram de competência médica tinham de ser validados pelos superiores. Não podia mudar um penso sem autorização, nem tão pouco dar medicação, se assim não permitissem. Deparou-se com uma realidade “perturbadora”. Assistiu a maus-tratos a utentes.
Outras enfermeiras, colegas de Ana, acabaram por se despedir. Também tinha essa vontade. Pediu para ir embora, mas fizeram-na esperar com promessas de melhorias.
No meio de caos, instalou-se a pandemia. “Foi a salvação”. A esperança de liberdade para tantos idosos, que viram a dignidade ser-lhes roubada por quem a devia oferecer. Foram pessoas de fora, contratadas apenas para a época da covid-19 que, sem medo, denunciaram tudo.
A situação estava resolvida, mas não para Ana. “Fiquei mesmo de rastos. Nunca pensei”, exprime, visivelmente transtornada. Viu-se inserida num ambiente de medo, onde não conseguia expressar repúdio pelo que se passava. Sem dar por isso, estava a compactuar com uma situação que violava os princípios e valores que defende. “Eu nunca vi um sítio onde toda a gente sabia o que passava, mesmo os familiares de utentes, e não faziam nada”, lamenta.
O ambiente inóspito onde tinha trabalhado deixou lesões profundas. “Já não descansava direito, perdi imenso peso, tudo isto aliado ao mau ambiente de trabalho.” Parar era inevitável. Na altura, receitaram-lhe antidepressivos e começou a ir ao psicólogo. Agora, uma vez por mês, a terapia é paragem obrigatória.
Paulo Seabra, investigador responsável pelo estudo “NursesMH#Survey2024: A saúde mental dos enfermeiros portugueses”, no qual participaram 1.894 enfermeiros, destaca um aumento da perceção negativa sobre a saúde mental dos profissionais, em relação à primeira análise realizada em 2017, que contou com 1.264 participantes.
O também professor universitário revela que existem um conjunto de fatores com grande influência nas dimensões da saúde mental, nomeadamente: a carga horária; as questões do sono; e o volume de trabalho. “Por cada hora a mais de sono, diminui em 37% a probabilidade de ter uma perceção negativa da saúde mental”, constata. Comparativamente a 2017, os enfermeiros têm apresentado uma menor qualidade de repouso.
“Sabemos que o sono e a fadiga podem, às vezes, associar-se a uma má decisão, a um cuidado menos atento. Está comprovado.” Ele próprio enfermeiro, acredita que os profissionais fazem de tudo para prestar os melhores cuidados possíveis mesmo com condições adversas, mas alerta que existe sempre um risco relacionado à privação do tempo de descanso.
Seabra realça, ainda, que as mulheres e os jovens profissionais são o grupo mais vulnerável aos problemas de foro mental. A enfermagem é uma profissão dominada pelo género feminino e “as questões do papel social da mulher" apontam para uma maior sobrecarga de trabalho, face aos homens. Por sua vez, a perceção menos positiva da saúde mental dos jovens pode derivar da “precariedade dos contratos de trabalho”, “das expectativas de progressão na carreira” e da maior exigência por tempo de lazer.
Ana Marques admite ter negligenciado o psicológico. Deixou-se andar. Não soube por um travão. “Se calhar, se me tivesse tratado logo, não tinha chegado tão ao fundo do poço”, constata.
De volta ao trabalho, aprendeu a quebrar o ciclo. Se tiver um dia mau, contrabalança com algo bom, faz algo diferente. Começou a fazer ginástica. Voltou a ler. Permite-se estar com os filhos. Simplesmente estar. A instituição onde trabalha, agora com uma nova direção, é atenta a todas as necessidades - oferece um serviço de psicologia e uma atmosfera acolhedora, onde existe compreensão e comunicação.
Ana lida todos os dias com a dor. Não lhe é imune. Sabe que a “sensibilidade” para com os outros é uma ferramenta importante no seu trabalho. “Já vi muita gente morrer. Claro que é difícil, mas não podemos enterrar as pessoas fora do tempo.” É viver um dia de cada vez, resolver os problemas um por um e não sofrer por antecipação. “É uma fase muito bonita também, conhecemos a Humanidade no seu melhor”, diz, referindo-se à convivência com os mais velhos.
“Deus deu-nos a cabeça e o coração que é para usarmos os dois em duas áreas diferentes”, salienta. Está todos os dias do ano com os idosos e é inevitável que se forme uma ligação. Ainda assim, mantém sempre uma certa distância. “É preciso manter o discernimento”, ter calma, quando os familiares não o conseguem.
“Tenta pôr-te sempre no lugar do outro”, aconselha Ana, falando para os futuros profissionais que querem ingressar na área. “Não há nada que me deixe mais feliz que ver os meus utentes a rir”, conclui.
Armário com os medicamentos no escritório de Ana Marques
Armário com os medicamentos no escritório de Ana Marques
Cadeiras de rodas nos corredores do lar
Cadeiras de rodas nos corredores do lar
O futuro da saúde

"Notamos que os alunos do ensino superior também têm dificuldades na área da saúde mental e esta área da saúde acaba por ter um grande investimento, uma grande sobrecarga. Estes jovens já vêm da sua formação bastante fragilizados e depois entram no mercado de trabalho e acabam por revelar mais dificuldades", refere Tânia Gaspar, em entrevista ao Diário de Notícias.
Mariana Moreira é um exemplo dessa realidade. Estudante de Enfermagem na Universidade de Coimbra, encontra-se connosco num parque, local onde não consegue ir muitas vezes, dada a correria que é a sua vida. Tem 21 anos, mas com apenas sete já sabia que queria ser enfermeira. Ainda em tenra idade, foi operada e o seu caminho cruzou-se com o de uma enfermeira que a marcou para sempre. Queria rever-se naquela pessoa que a cativou tanto em miúda.
“Atualmente faço 32 horas semanais obrigatoriamente no hospital”, dispara, como se não pudesse conter mais para si. São 50 horas numa semana onde só vê hospital e universidade – universidade, hospital. Para piorar, os turnos são incertos. Ora faz dia, ora faz noite.
* AOT's são Atividades Ocupacionais Terapêuticas
A universitária viu a morte de perto. Teve de aprender a gerir esse impacto, a encontrar forças em lugares que desconhecia. “Encarar a morte é difícil, mas, principalmente, encarar a dor dos outros a ver a partida dos seus entes queridos é ainda mais”, desabafa Mariana, abrindo-se com honestidade.
O Governo português divulgou, em maio de 2024, o “Programa para a Promoção da Saúde Mental no Ensino Superior”, com o objetivo de viabilizar projetos de apoio psicológico nas instituições. A medida surge como uma solução às crescentes necessidades da comunidade académica.
Rafaela Rosário, docente de Enfermagem da Universidade do Minho, enfatiza a necessidade de ter em atenção o impacto da profissão. "Esta realidade de encarar muito precocemente o contexto clínico com situações de transição de grande vulnerabilidade foi sempre uma preocupação em termos formativos da enfermagem”, refere.
Rafaela Rosário, professora de Enfermagem da Universidade do Minho
Rafaela Rosário, professora de Enfermagem da Universidade do Minho
“Colaboramos com a Associação de Estudantes de Enfermagem, de modo a irmos avaliando algumas necessidades”, acrescenta a professora. Mesmo nos estágios clínicos trabalha com grupos reduzidos, de modo a oferecer o melhor apoio possível a cada um dos discentes e a detetar dificuldades “mais evidentes”.
A docente realça que, de uma forma geral, se verifica a prevalência de doenças e de preocupações de foro mental "em idades cada vez mais precoces". Infere-se, portanto, que há uma probabilidade dos estudantes já ingressarem no ensino superior com alguma suscetibilidade. E, ao longo do curso, vivências que colocam os alunos em desequilíbrio - como o confronto com a morte e a doença - podem contribuir para o intensificar dos problemas de foro psicológico. "Temos situações de estudantes que têm de ser acompanhados e que estão sinalizados, no caso concreto da Enfermagem", ultima.
No mesmo sentido, o enfermeiro e investigador Paulo Seabra revela que “hoje há uma maior identificação de perturbações na área da saúde mental, nos jovens". A área da saúde tem características particulares que podem acentuar estas tendências, dado que “são cursos que tem mais horas de exigência”. “Os estudantes tem de ser preparados para lidar com as dificuldades, com as doenças, com a morte”, explica.
Mariana não teve a mesma sorte em Coimbra. Não havia solução para além de aceitar e tentar gerir da melhor forma. Sem saber muito bem como, foi conseguindo ultrapassar cada desafio que aparecia. Umas vezes melhor, outras nem tanto.
Atualmente, estagia num hospital psiquiátrico, na unidade forense. “É muito difícil desassociar a pessoa do crime que cometeu. Temos o dever de olhar para elas e esquecer os crimes bárbaros que fizeram”, admite, ainda a digerir esta nova etapa. Mais uma vez, está sozinha a aprender a lidar com um sentimento novo - uma mistura de medo e vontade de cuidar.
Local da entrevista
Local da entrevista
Enumera episódios de ansiedade que tem tido nos três anos de curso. Os trabalhos e as más relações com os tutores contribuíram para o desgaste. No primeiro ano, no estágio de maternidade, entrou em conflito com a tutora, que lhe apontou défices que julgava não existirem. Acredita ter sido vítima de injustiças.
Mariana estava longe de imaginar as implicações da área da saúde. Não era o que tinha idealizado. Não foi o viu quando olhou para aquela enfermeira, na época em que tinha apenas sete anos. Talvez para a criança que tinha acabado de ser operada fosse fácil, mas para a jovem, que está agora a meio do curso, é bem diferente. A realidade é mais dura e menos romântica.
“É muito desgastante porque não temos vida. A nossa vida é o hospital”, profere. E o futuro do hospital é feito deles. Ainda nem enfermeira é e já leva para casa os problemas com os quais se confronta, diariamente. Não é a porta do centro de saúde que dita o fim de serviço. “Não temos fins de semana como as outras pessoas. Natal, Páscoa...não existe.”
Tem dificuldade em gerir as expectativas que criou para si mesma. Falhar e estagnar faz parte, mas Mariana Moreira não sabe como lidar. Vai falando com os colegas sobre o que sente, na busca pelo conforto de quem possa, por ventura, se sentir igual. São cada vez mais recorrentes os casos de burnout, depressão, ansiedade e é impossível ficar indiferente. “Se tu me perguntares se existe realmente uma preocupação com o assunto, eu acho que ainda não”, comenta.
“Os estudantes têm de ser preparados para lidar com as dificuldades, com as doenças, com a morte.”
Mariana pensou em desistir, mas não o fez. Tenta, com esforço, distanciar-se, pôr de lado o coração, em certos momentos. “Tu podes compreender a dor deles, mas não te deves apegar tanto”, afirma. Não é menos humana por causa disso. Mais inteligente, talvez.
Com os olhos postos no futuro, sente medo. A entrada no mercado de trabalho é difícil e implica responsabilidades. "É aquele impacto de saber que eu posso mudar a vida de alguém em questão de segundos.”
Mariana sabe que o seu trabalho vai deixar marcas - nos outros e nela. Memórias. Marcas físicas. Momentos que carrega na sua pasta, tal como o desenho do pequeno Micael.
Mariana e o desenho de Micael
Mariana e o desenho de Micael
Ouça este áudio enquanto vê a fotografia
Vidas em quatro patas
“Clínica Veterinária das Caxinas” - pode ler-se da parte de fora, em letras brancas e gordas que contrastam com o fundo verde, onde se encontram estampadas. Através do vidro, veem-se dois cães irrequietos, animais da mesma dona, que entrelaçam as trelas numa dança de felicidade. Mal entramos, somos recebidas com o ladrar estridente dos dois seres que pareciam querer cumprimentar-nos. Atrás do balcão, sentada, está Verónica Martins.
Estudou Medicina Veterinária, na Universidade de Trás-os-Montes e Alto Douro. Apesar do curso ser diferente, a história repete-se: há muita teoria, muita prática, mas pouco ou nada sobre a dimensão emocional. “Nem sequer havia uma cadeira de como lidar com o cliente, de como lidar com as emoções, como lidar com a perda.” Não devia ser descurado. “Depois de sairmos da faculdade, já existem bastantes congressos onde falamos com uma psicóloga ou psiquiatra”, completa o pensamento. Na universidade, “nada”.
A pressão académica é uma realidade, mas “o pior vem depois”, assegura. Os problemas de saúde mental já existiam na altura em se formou - não foi há muito tempo, Verónica tem apenas 31 anos. “Fazíamos muitas vezes minutos de silêncio por casos de suicídios”, revela. Faziam silêncio. Um minuto só. Não aprofundavam mais o assunto.
“Eu, à semelhança de muitos veterinários, gosto mesmo disto”, garante. Chegou a duvidar se valeria a pena. Se o esforço, as noites em branco e os estágios intermináveis surtiriam o efeito. É um curso desafiante e não há forma de o negar. A força para continuar está nisso mesmo: no desafio e no gosto pelos animais. A verdade é que chegou onde está hoje, com uma clínica em seu nome.
“Não há nenhum veterinário que vá dizer que estava à espera” do que estava por vir. Nenhum. Só se vê a realidade por inteiro, quando se vive dentro dela. Medicina Veterinária não é só sobre lidar com os animais. É tratar deles, sim, mas também das pessoas e dos seus sentimentos.
“A minha rotina, nunca é uma rotina”, solta entre risos. Há tempo para tudo. Prevenção, vacinas, cirurgias. Dos não problemas, aos problemas grandes. Uma coisa é certa: “é impossível não irmos para casa com o animal na cabeça”, confessa. Foi-se habituando a isso - a levar um “pedacinho” daqueles seres consigo, para onde quer que vá.
A Medicina Veterinária não tem SNS, ao contrário do que se passa na Medicina Humana. Quando um animal está doente e não se conhece a causa, é necessário fazer exames dispendiosos. Alguns tutores não têm possibilidades de disponibilizar esse dinheiro. “Às vezes temos de tentar salvar um animal sem muitos meios e isso, psicologicamente, é aterrador.” É saber que se podia fazer mais, se as forças políticas olhassem para isso, que se não fosse pelos custos, aquele ser estaria livre da dor.
Resta seguir o instinto. “Sigo-o muitas vezes”, revela, surpreendida pela questão. Um instinto diferente, que vem com a experiência. Verónica tenta sempre fazer o que pode. Alguma coisa há de resultar.
“Não conheço nenhum veterinário com mais de 55 anos a trabalhar, porque ninguém aguenta.” Atinge-se um ponto de desgaste incapacitante. Alguns voltam-se para a investigação, outros abraçam diferentes áreas.
Verónica Martins já perdeu alguns companheiros de quatro patas. Nessas alturas, chegam os remorsos e o sentimento de que “se podia ter feito mais”. Os tutores revoltam-se, “desconfiam, antes de confiar”, apontam dedos. As culpas caem sobre os ombros de quem tentou por tudo devolver a (qualidade de) vida àquele ser. É uma incompreensão grande. Sufocante. Movem mundos e fundos pelos animais e ainda são recebidos com “sete pedras na mão” pelos donos.
Verónica Martins, Médica Veterinária
Verónica Martins, Médica Veterinária
Rações numa prateleira da clínica
Rações numa prateleira da clínica
"Sabes qual é a hora de desparasitar?" "Às três e não pica"
"Sabes qual é a hora de desparasitar?" "Às três e não pica"
Cartaz humorístico com referência a um dos inimigos dos animais
Cartaz humorístico com referência a um dos inimigos dos animais
Ilustração de @um.tom.de.rafa
Ilustração de @um.tom.de.rafa
Os animais também não compreendem. “Não percebem o que estamos a fazer e tentam-nos morder, tentam-nos atacar…” Resistem, não colaboram, não sabem que é para o seu bem. Outros, talvez mais perspicazes, entendem. Em situações debilitadas, há muitos que reconhecem naquela presença humana uma luz ao fundo do túnel.
“Depois há a eutanásia”, prossegue com o olhar mais vazio. Sempre difícil. Verónica é médica há sete anos, mas poderiam ser dez, 20, ou até 30 anos de serviço que o sentimento seria o mesmo. A decisão médica é dada por ela, de seguida, o tutor decide o que fazer – se a morte medicamente assistida acontece ou não. “Apesar de ser um ato consentido, para o psicológico dos tutores é muito mau”, explica. Há quem faça questão de assistir, por respeito ao animal, por querer estar ali até ao fim. É algo muito “pesado”, que “cria um dano psicológico forte”. “Para cada vez mais pessoas, os animais fazem parte da família”, refere, ajeitando-se na cadeira. Comunicar uma morte, dar uma notícia má é a “pior parte”.
Antes de criar a clínica, a jovem veterinária experienciou o ambiente hospitalar. Um clima distinto marcado pela elevada afluência e pelas consequências da ausência de especialidades. Quem trata da cardiologia, trata também da ortopedia e ainda da infeciologia. “Num internamento com 20 animais, temos casos completamente diferentes. Dificulta muito.” Não podia trocar os animais. Não havia espaço para asneiras.
Verónica Martins veste a farda todos os dias de manhã, mas não a tira quando chega a casa. Acompanha via telemóvel, dá assistência aos tutores, acalma ansiedades. Dorme - ou tenta. “Ao fim de um certo tempo, há sempre algum momento em que sentes esgotamento”, aponta, admitindo ter tido sintomas de burnout. O principal? A dificuldade em dormir. A cabeça não o permite. O pensamento foge sempre para a clínica, para perto dos animais.
Decoração no balcão da clínica veterinária
Decoração no balcão da clínica veterinária
Quadro de Verónica com um patudo
Quadro de Verónica com um patudo
Medalhas de identificação
Medalhas de identificação
Dentro da comunidade de veterinários “toda a gente fala sobre a saúde mental, mas não seriamente”. Não há grupos de entreajuda. Mesmo com os casos de suicídio que se tem conhecimento, negligencia-se. A prioridade são os animais. “Vamos colocando a nossa saúde mental num saco e depois nunca sobra tempo para a tratar”, lamenta Verónica.
“Nunca deixei chegar a um nível muito mau”, ressalva. Conhece quem o tenha atingindo. Sempre que se sentia no limite, "gritava" por ajuda. Ingressou na terapia, na procura por um momento para se cuidar, para depois tratar dos outros. Obriga-se a desligar quando está com a família. Recarrega as forças nos “pequenos” milagres que vão acontecendo na clínica e é assim que se vai sustentando.
Tem tentado revestir-se de um escudo protetor. “No meu curto período de trabalho já notei uma evolução”, emite, satisfeita. A pressão, no entanto, continua a existir. “São procurados cada vez mais os melhores. Em muitos países há hospitais veterinários dedicados a determinadas especialidades. Em Portugal, não.” É cada vez mais difícil encontrar o elemento diferenciador. É um grande desafio.
A pandemia afetou as clínicas veterinárias e trouxe consigo a prática de marcar consultas com antecedência. Até então, a afluência era incerta - tanto podiam aparecer três animais, como, de repente, multiplicavam-se em 15. Era uma incógnita. Uma dificuldade na distribuição do trabalho. “Nunca paramos de trabalhar”, conta. As idas ao veterinário passaram a ser uma desculpa para sair de casa e a procura pelo serviço cresceu.
No fundo, tudo continua a fazer sentido. “Consigo ainda encontrar o lado bom, no meio da pressão”, diz, com convicção. Prefere lutar por melhores condições. Fá-lo por si, pela sua comunidade e pelos profissionais que já partiram.
A medicina veterinária tem uma taxa de suicídio muito elevada. Em 2023, o estudo "Mental Health in Veterinary Professionals in Portugal", da autoria de Maria Manuela Peixoto e Olga Cunha, analisou níveis de stress, comportamentos suicidas, burnout e fadiga por compaixão. Relativamente aos parâmetros de comportamentos e pensamentos suicidas verificou-se que mais de 25% dos inquiridos admitiram automutilação regular e mais de 15% confessaram ter pensamentos suicidas de forma recorrente.
A propósito do mesmo relatório, o bastonário da Ordem dos Veterinários, José Cid, assumiu, em entrevista à CNN Portugal, que “é a profissão que tem uma maior taxa de suicídio”, no país.
Empatia programada

Com o avanço da tecnologia, assistiu-se a uma revolução em várias áreas e domínios. A saúde, em particular, a saúde mental, não foi exceção. Numa era marcada pelas incógnitas e dúvidas em torno do bem-estar psicológico, surgem as perguntas: "Porque me sinto triste?, Porque me sinto cansado?, Irritado?” Muitas pessoas encontram nos consultórios um lugar de refúgio. Mas, quando esses não estão acessíveis a todos?
Francisco Valente Gonçalves viu nessa lacuna uma oportunidade para repensar a forma como se faz Psicologia, em Portugal. Criou o Roomie, uma ferramenta de Inteligência Artificial (IA), com o objetivo de dar “um complemento à consulta de psicologia”. Psicólogo de formação reconhece as necessidades e as falhas que precisam de ter uma resposta imediata. Contactam-no, via e-mail, durante o dia, durante a noite, às vezes, às quatro da manhã. Não há hora marcada, quando se fala em saúde mental. O Roomie atua nesse tempo. “Quando não tenho a possibilidade de falar com o meu terapeuta, tenho a oportunidade de fazer um trabalho autónomo”, explica.
Francisco Valente Gonçalves, via Meet
Francisco Valente Gonçalves, via Meet
O que antes era feito através de desabafos num caderno, agora ganha outra forma com uma ferramenta digital que dá informações “mais mastigadas e validadas cientificamente”, que aprofunda temas desconhecidos, delineia estratégias e oferece a possibilidade de trocar ideias.
A ferramenta serve, também, de auxílio a profissionais, estimulando o pensamento e o processo de formação. “O estagiário pode cometer os erros que quiser porque não vai agredir ninguém, afinal, não é uma pessoa é uma máquina”, constata.
A empatia acaba por ser um ingrediente em falta. Consegue-se aproximar a linguagem da ferramenta, a uma dita empática. “Mimetiza empatia, mas não é o mesmo que ser empático”, salienta. Fazem-se testes. Avaliações. Comparações. Mede-se “a qualidade e eficácia” e as “expectativas” de modo a assegurar uma melhor performance.
Francisco não esconde que a componente humana relacional faz falta. “Eu ter esta possibilidade de olhar para mim enquanto humano e de sentir que quem olha para mim é outro humano, é o que faz de nós, acima de tudo diferentes”, explica.
“Eu gosto de resolver problemas!”, exclama. Com o Roomie, não lida com os seus, mas sim com os dilemas dos utentes, a título profissional. A tecnologia é algo mais “validado do ponto de vista científico” e não é comparável a ir ao Google ou ao ChatGPT. Francisco ambiciona, de alguma forma, aliviar a sobrecarga do sistema público.
O site do Roomie
O site do Roomie
O psicólogo quer levar a saúde mental a todos. O serviço público não oferece condições para um tratamento eficaz e duradouro. É insuficiente. Muitas vezes só é de qualidade se for privado, mas nem toda a gente tem acesso a tal. “Eu arrisco-me a dizer que ao longo da minha carreira toda não vou ter 300 ou 400 pacientes”, refere Valente Gonçalves. No entanto, os centros de saúde apresentam números mais elevados de procura. “É impossível”, se se quer fazer algo bem feito. Não se trata de apontar e “dizer que o SNS não faz o que é suposto”, mas sim em provocar a “curiosidade e a criatividade” na área.
Em 2023, a Ordem dos Psicólogos publicou um artigo intitulado "O Fator Humano na Inteligência Artificial". O relatório menciona os benefícios da IA para os cidadãos, destacando-se entre eles a capacidade de aliviar "a sobrecarga sobre os sistemas de saúde". No que diz respeito ao campo da Psicologia, o estudo demonstra que os chatbots podem ser eficazes na redução dos sintomatologia associada à depressão e "inclusive, que algumas pessoas estabelecem com eles um vínculo semelhante ao de uma relação humana".
Neste sentido, é enumerado um conjunto de "recomendações estratégicas" que incluem: o desenvolvimento de algoritmos éticos que valorizem variáveis sociais e psicológicas; o envolvimento humano contínuo ao longo de todo o processo; a garantia de privacidade, acessibilidade e monitorização; a responsabilização dos profissionais; entre outras.
Nada é absoluto. A ferramenta de inteligência artificial também tem “bastantes” limitações. “Não morro da doença, mas morro da cura”, enfatiza o responsável pelo o Roomie. Tem de haver consciência na forma como se faz uso das mesmas. A responsabilização é essencial.
Miguel Gonçalves, professor catedrático da Universidade do Minho da Escola de Psicologia, acredita que a inteligência artificial é capaz de revolucionar os cuidados de saúde mental, assim como outras áreas da vida quotidiana. “Mas há um lado negro disto, porque o facto de acharmos que os chatbots sem supervisão podem fazer o mesmo que psicólogos, significa que pessoas que estão alienadas nas suas relações interpessoais podem ficar ainda mais”, critica o docente.
Miguel Gonçalves, professor catedrático da Universidade do Minho Foto: Universidade do Minho
Miguel Gonçalves, professor catedrático da Universidade do Minho Foto: Universidade do Minho
Salienta ainda que a dimensão relacional da Psicologia, muito característica dos seres humanos, é, “em si mesma, curativa”. Miguel Gonçalves não recusa a utilização da IA. Para o professor, há variáveis a considerar, como, por exemplo, a severidade das patologias. “Para perturbações mais soft, se em vez de informação passiva, as pessoas tiverem informação que tem por base inteligência artificial - que responde aos prontos da própria pessoa e se personaliza - era ótimo, porque surtiria, provavelmente, maior eficácia.” Num nível de perturbações mais acentuado pode ser um risco, se for utilizado de modo autónomo.
A ética não pode ser garantida. “É importante ser transparente”, diz Francisco, sem medos. É uma ferramenta que está em evolução, pelo que não se pode assegurar que tudo o produz “está certo”. O Roomie foi desenvolvido consoante os Códigos Deontológicos da profissão. Não significa que não possa haver falhas. As respostas dadas são “generativas, processuais e transformadoras” e há a possibilidade de haver um desvio das respostas normativas, que se traduza num comportamento antiético. “Até hoje a ferramenta nunca falhou um teste de stress (método utilizado para induzir a ferramenta em erro)”, argumenta.
O Roomie tem recebido um feedback bastante positivo, embora tenha sido apenas introduzida numa “população extremamente controlada”.
“Até hoje a ferramenta nunca falhou um teste de stress."
Francisco recorda um congresso no qual participou que dava conta de uma realidade alarmante. “Temos muitas pessoas que estão em burnout a cuidar do possível burnout dos outros”, salienta. É um problema.
“Em casa de ferreiro, espeto de pau”, brinca, usando mais um provérbio. É o chamado “síndrome de super-herói”. A ideia persistente de que se pode salvar toda a gente aliada à “incapacidade de pedir ajuda”. A inteligência artificial pode ajudar a quebrar a barreira, os tabus e a dar um passo mais certeiro em busca de ajuda.
Ilustração de @um.tom.de.rafa
Ilustração de @um.tom.de.rafa
Agradecimentos
Testemunhos
Rafaela Rosário
Jéssica Ferreira
Liliana Magalhães
Joana Coelho
Mariana Moreira
Tânia Lima
Ana Maria Costa
Sara Sousa
Pedro Martins
Ana Marques
Leonor Araújo
Clara Gomes
Francisco Valente Gonçalves
Paulo Seabra
Miguel Gonçalves
Bárbara Mendes
Verónica Martins
Ilustração
Rafaela da Costa (@um.tom.de.rafa)
Outros
Policlínica de Vizela
Ana Filipa Silva
E a todos que permitiram que esta reportagem se concretizasse.
Visita a nossa página no Instagram